Domingo 5 de diciembre de 2010
Papel del Sistema Nervioso en el Alzheimer
Autora: Isabel Carballo Vargas
III Cuatrimestre
Actualmente el Alzheimer es considerado como la forma más común de demencia en el mundo. Siendo este trastorno definido por Brañas como: “Síndrome que se caracteriza por el deterioro global de las funciones cognitivas de carácter orgánico, que origina una desadaptación social del paciente, sin alteración del nivel de conciencia.”
(Brañas, 2002)
Para la mejor comprensión de la definición de demencia y Alzheimer es preciso iniciar conociendo ciertas características del Sistema Nervioso del cuerpo humano, ya que a partir de él, es que se desencadenan las deficiencias y trastornos que presenta la enfermedad en mención.
El Sistema Nervioso es considerado una torre de control y la red de comunicaciones del cuerpo. Este sistema desempeña además de funciones sensoriales, de integración y motora; otras como lo son:
- Estimular los movimientos básicos para la vida, así como los movimientos que simplemente hacen la vida más fácil y agradable.
- Proporcionar los placeres típicamente humanos de pensar, sentir y actuar de acuerdo a los pensamientos y sentimientos del individuo.
(3)
Para conveniencia del estudio, el sistema nervioso completo se divide en dos partes principales:
Sistema Nervioso Central: es el centro de control para el sistema completo y consta del encéfalo y la médula espinal.
Figura I. Partes que conforman al Sistema Nervioso Central
Sistema Nervioso Periférico: consta de todo el tejido nervioso restante, es decir de los nervios que conectan el sistema nervios central a todas las demás partes del cuerpo.
Figura II. Partes que conforman al Sistema Nervioso Periférico.
Esta subdivisión a su vez se divide en:
- El sistema nervioso somático: consta de todas las fibras nerviosas que corren entre el sistema nervioso central y los músculos esqueléticos y la piel.
- El sistema nervioso vegetativo: formado por todas las fibras nerviosas que corren entre el sistema nervioso central y el músculo liso, el músculo cardíaco y las glándulas. ( 3 )
A pesar de la complejidad de organización del sistema nervioso, éste consta únicamente de dos clases principales de células. La primera de estas son las neuronas o células nerviosas; las cuales son las responsables de la conducción de impulsos de una parte a otra del cerebro, además de todos los atributos esenciales del sistema nervioso, como el pensamiento, el control de las actividades musculares y la regulación de las glándulas.
Estas células nerviosas constan de tres porciones estructurales y funcionalmente diferentes; como lo son el cuerpo celular, las dendritas y un axón. El cuerpo celular contiene un núcleo bien definido y nucléolos rodeados por el citoplasma granuloso.
Figura III. Partes que conforman la neurona.
La segunda de las células presentes en el Sistema Nervioso son las neuroglias; las cuales desempeñan las actividades menos especializadas de unión del tejido nervioso y no transmite impulsos.
La comunicación entre las neuronas se logra gracias a mediadores químicos, conocidos como neurotransmisores, elaborados dentro de las células que activan una neurona transmitiendo los mensajes y la información de una célula nerviosa a otra. ( 2)
El adecuado funcionamiento cerebral necesita de las neuronas y de los neurotransmisores trabajando de manera adecuada. A parte de lo anteriormente mencionado también es necesario que el cerebro este irrigado por sangre, utilice bien el oxigeno y la glucosa; además que tenga las enzimas necesarias para las reacciones bioquímicas, las cuales permiten la transmición de la información interneuronal. ( 2)
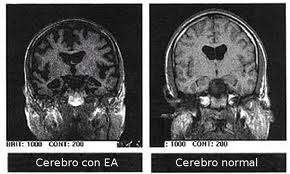
Se sabe que los cerebros de los enfermos de Alzheimer se caracterizan por la pérdida de neuronas y la deficiencia en la provisión de los neurotransmisores. Esta pérdida demuestra una atrofia en las regiones afectadas que causan la degeneración de algunas funciones cerebrales importantes tanto en el lóbulo temporal y pariental, como en la corteza frontal.
Concluyendo con este análisis del Sistema Nervioso, se reconoce que el cerebro aparte de regir los movimientos del cuerpo, controla la memoria y el lenguaje; permite reconocer objetos familiares y coordina las actividades de vida diaria; pero al presentar este órgano un daño cerebral irregular, el paciente realiza actividades que no tener sentido alguno.
Esto se debe a que las terminaciones de las células dañadas, no siempre hacen contacto unas con otras, provocando el olvido de cómo hacer algo de un día al otro.
Al avanzar la enfermedad las células van perdiendo sus ramificaciones y la comunicación con otras regiones del cerebro hasta que al final las células mueran, por lo que se puede presentar el problema mental como la enfermedad del Alzheimer.
Bibliografía
1. Brañas, B., Serra, R. 2002. Orientación y tratamiento del anciano con demencia. Información Terapéutica del Sistema Nacional de Salud. Volumen 26.
2. Mace, N., Rabins, P. 1997. Cuando el día tiene 36 horas. Editorial Pax. México, México D.F.
3. Tortora, G., Peter, N. 1975. Principios de Anatomía y Fisiología. Editorial Tec-cien. México, México D.F.